Psoriasis e intestino: cómo se conectan la piel y las enfermedades intestinales
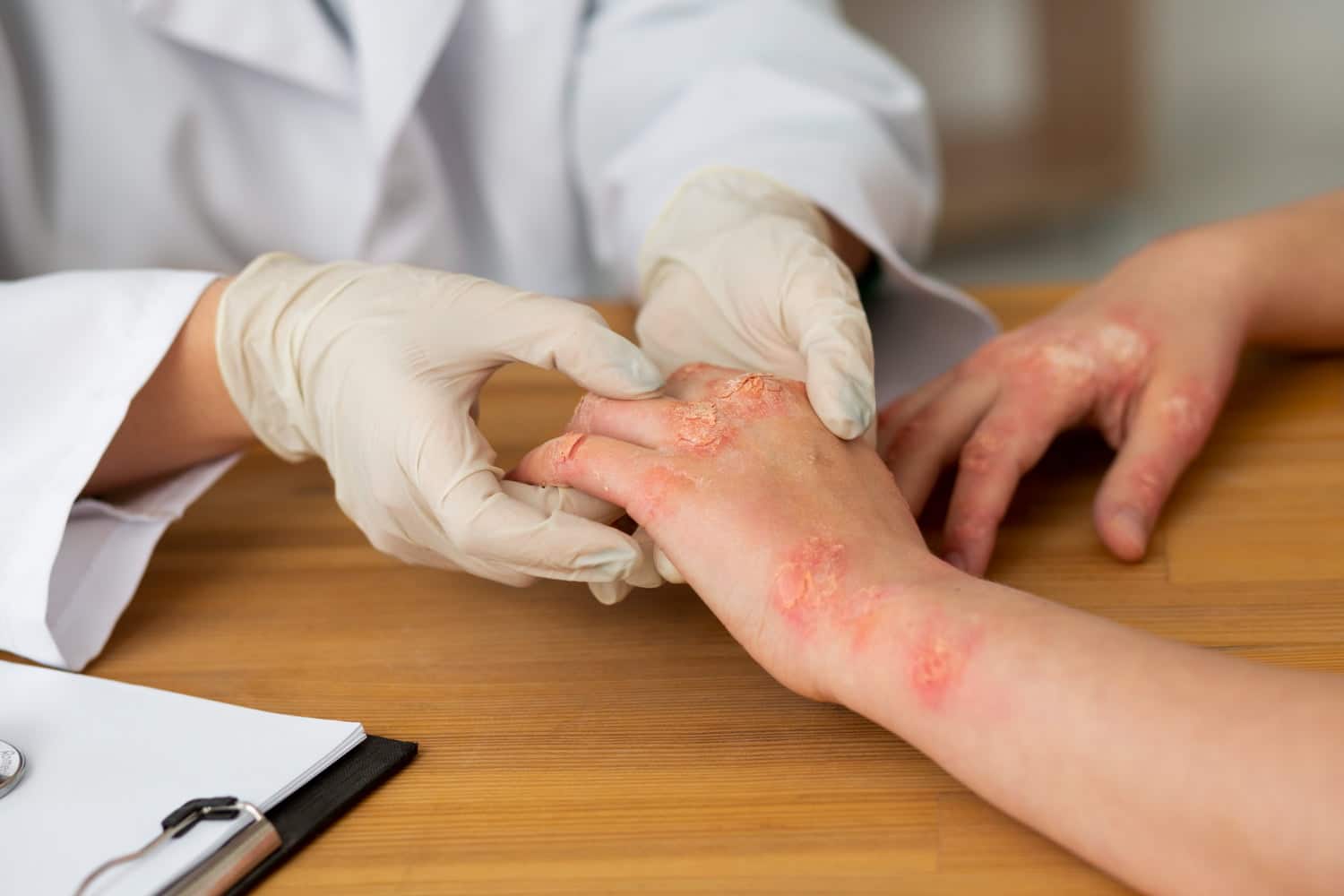
Durante años se pensó que la psoriasis era solo un problema de piel, algo visible pero localizado. Hoy la mirada ha cambiado. Sabemos que se trata de una enfermedad de todo el cuerpo, con una influencia directa sobre el intestino y otros órganos.
En los últimos años, distintos estudios han encontrado más casos de enfermedad inflamatoria intestinal en personas con psoriasis, sobre todo enfermedad de Crohn y colitis ulcerosa. Además, incluso en quienes no tienen un diagnóstico intestinal claro, se ha visto inflamación silenciosa en el intestino.
La idea central es simple, aunque muy potente: cuidar la piel también implica cuidar el intestino, y cuidar el intestino puede ayudar a que la piel esté mejor.
Qué es la psoriasis y por qué hoy se considera una enfermedad sistémica
La psoriasis es una enfermedad inflamatoria crónica. Lo más visible son las placas rojas con descamación que aparecen sobre todo en codos, rodillas, cuero cabelludo y espalda. Pueden picar, doler y afectar mucho a la autoestima.
No es contagiosa, no se pega por contacto, por compartir toallas ni por un abrazo. Aun así, puede limitar la vida social, el trabajo y las relaciones personales. Muchas personas sienten que los miran raro, o que la piel habla más fuerte que su propia voz.
Con el tiempo se ha visto que la psoriasis no se queda solo en la piel. El mismo proceso inflamatorio que forma las placas puede afectar a otros órganos. Por eso hoy se habla de una enfermedad sistémica, es decir, que involucra a todo el cuerpo.
El sistema inmunitario juega un papel clave. En la psoriasis se encuentra sobreactivado, como si estuviera en modo “alerta máxima”. Esa activación excesiva no solo inflama la piel, también puede afectar las articulaciones, los vasos sanguíneos y el intestino. De ahí la conexión con otras enfermedades, incluida la enfermedad inflamatoria intestinal.
Psoriasis más allá de la piel: una enfermedad de todo el cuerpo
La psoriasis no es solo un problema estético. Las placas visibles son la punta del iceberg. Debajo hay una inflamación sistémica que recorre todo el organismo.
Esta inflamación puede favorecer otras enfermedades, por ejemplo:
- Mayor riesgo de artritis psoriásica, que inflama y duele en las articulaciones.
- Más probabilidad de problemas cardiovasculares, como infarto o accidentes cerebrovasculares.
- Más casos de enfermedades intestinales como la enfermedad de Crohn y la colitis ulcerosa.
Por eso cada vez más especialistas hablan del “paciente con psoriasis” y no solo de “la piel con psoriasis”. El objetivo ya no es cubrir las placas y nada más, sino entender todo el contexto del cuerpo, incluida la salud intestinal.
Cómo se produce la psoriasis: sistema inmunitario y factores que la empeoran
En la psoriasis, el sistema inmunitario se confunde. Actúa como si la piel estuviera dañada o infectada, aunque no lo esté. Eso provoca una producción muy rápida de células de la piel, enrojecimiento, descamación y picor.
A este mecanismo de base se suman diferentes factores desencadenantes que pueden disparar o empeorar los brotes de psoriasis. Algunos de los más habituales son:
- Estrés emocional intenso o sostenido.
- Infecciones, por ejemplo de garganta.
- Tabaco y consumo elevado de alcohol.
- Algunos medicamentos.
- Lesiones en la piel, como cortes o quemaduras.
Cada persona tiene su propia combinación de factores. Además, el estilo de vida y la alimentación también pueden influir en el nivel de inflamación global del organismo, incluida la del intestino. No existe una dieta mágica, pero sí se ha visto que ciertos hábitos ayudan a calmar el terreno inflamatorio general.
Lo que se sabe hoy: relación entre psoriasis y enfermedades intestinales
La relación entre psoriasis y enfermedades inflamatorias intestinales se estudia mucho en los últimos años. Las dos más conocidas son la enfermedad de Crohn y la colitis ulcerosa.
Ambas afectan el intestino, producen inflamación crónica y pueden causar diarrea, dolor abdominal y otros síntomas intensos. Aunque son enfermedades distintas a la psoriasis, comparten un protagonista: un sistema inmunitario desajustado que se activa donde no toca.
También se habla cada vez más de inflamación intestinal silenciosa, de intestino permeable y de cambios en la microbiota intestinal, sobre todo en personas con psoriasis.
Más riesgo de Crohn y colitis ulcerosa en personas con psoriasis
Los estudios coinciden en que las personas con psoriasis tienen más probabilidades de desarrollar enfermedad inflamatoria intestinal que la población general. En muchos trabajos se ha visto un riesgo de enfermedad de Crohn que puede acercarse al doble, y un aumento claro de colitis ulcerosa, aunque algo menor.
Esto no significa que quien tenga psoriasis vaya a desarrollar seguro estas enfermedades, sino que el grupo de personas con psoriasis, como conjunto, concentra más casos.
Hay síntomas que conviene tener en el radar:
- Diarrea persistente, sobre todo si dura semanas.
- Sangre en las heces.
- Dolor abdominal intenso o repetido.
- Pérdida de peso sin causa clara.
- Fiebre o cansancio intenso que no se explican por otra cosa.
Si una persona con psoriasis nota estos signos, es importante que lo comente con su médico, idealmente con un especialista en aparato digestivo.
Inflamación oculta en el intestino incluso sin síntomas evidentes
Algo que llama la atención a los investigadores es que, en algunas personas con psoriasis, se ha detectado inflamación en el intestino aunque no tengan síntomas llamativos.
En exploraciones internas y en análisis específicos se observa más actividad inflamatoria de la esperada. Esto sugiere que la psoriasis se acompaña de cambios internos que no siempre se sienten o se ven, pero que están ahí.
Piel e intestino se comunican a través del sistema inmunitario y de las sustancias inflamatorias que viajan por la sangre. Esta inflamación silenciosa no siempre implica que ya exista una enfermedad inflamatoria intestinal, pero podría aumentar la probabilidad de desarrollarla con el tiempo.
Intestino permeable: cuando la barrera intestinal deja pasar lo que no debe
Una imagen sencilla para entender el intestino permeable es pensar en el intestino como una pared o un colador muy fino. Lo normal es que deje pasar los nutrientes, pero bloquee bacterias y toxinas.
En muchas personas con psoriasis, esa barrera está algo dañada. Aparecen pequeñas “filtraciones” que permiten el paso de sustancias que no deberían llegar al interior del cuerpo. Esto alimenta la inflamación general, incluida la de la piel.
A menudo, este problema se acompaña de síntomas menos graves pero molestos, como hinchazón abdominal, gases, digestiones pesadas o malestar después de comer.
El intestino permeable es un tema en plena investigación. Falta mucho por aclarar, por ejemplo qué aparece primero, la psoriasis o los cambios en el intestino, y cómo influye exactamente en la aparición de enfermedades intestinales.
Microbiota intestinal y psoriasis: el papel de las bacterias buenas
La microbiota intestinal es el conjunto de bacterias que viven en el intestino. Muchas de ellas son “buenas”, ayudan a digerir los alimentos, producen vitaminas y entrenan al sistema inmunitario.
En la psoriasis se ha observado un desequilibrio, lo que se llama disbiosis. En pocas palabras, hay menos bacterias protectoras y más bacterias que favorecen la inflamación. Este desequilibrio puede favorecer una inflamación más intensa tanto en la piel como en el intestino.
Hay estudios que analizan cómo cambiar la microbiota mediante la dieta o con probióticos. Aun así, no hay una receta única que funcione igual para todas las personas con psoriasis. Por ahora la recomendación general es apostar por una alimentación variada y rica en alimentos frescos.
Qué hipótesis manejan los expertos sobre esta conexión piel-intestino
Los investigadores manejan varias ideas para explicar esta conexión piel-intestino:
- Piel e intestino comparten partes del mismo sistema inmunitario, por lo que un desequilibrio se puede reflejar en ambos.
- Las sustancias inflamatorias que se generan en un órgano viajan por la sangre y afectan a otros, como si fueran mensajes de alarma que el cuerpo no logra apagar.
- Una microbiota alterada puede modificar cómo responde el sistema inmunitario, y eso repercute tanto en la piel como en el intestino.
Todavía faltan respuestas, pero el mensaje global es claro: cuidar el intestino puede ayudar también a la piel, y mejorar la inflamación de la piel puede aliviar, en parte, la carga sobre el intestino.
Qué puede hacer una persona con psoriasis para cuidar su intestino hoy
No existe una única estrategia para todas las personas con psoriasis, pero sí se pueden dar pasos sensatos para cuidar la salud intestinal y reducir la inflamación general. La idea no es sustituir el tratamiento médico, sino acompañarlo.
Síntomas intestinales a los que conviene prestar atención
Si una persona con psoriasis presenta diarrea persistente, sangre en las heces, dolor abdominal repetido, pérdida de peso sin motivo, fiebre o cansancio intenso, no conviene restar importancia. Estos síntomas no siempre significan que haya una enfermedad inflamatoria intestinal, pero sí son una señal clara de que hay que consultar.
Lo ideal es comentarlo con el médico de referencia y, si es posible, con un especialista en aparato digestivo. No hay que normalizar el dolor, la diarrea crónica ni la sangre en las heces.
Hábitos de vida que pueden ayudar a la piel y al intestino al mismo tiempo
Algunos cambios sencillos pueden apoyar una microbiota intestinal más sana y reducir la inflamación global:
- Comer más frutas, verduras, legumbres y cereales integrales, que aportan fibra y nutrientes.
- Reducir ultraprocesados, refrescos azucarados, comida rápida y grasas de mala calidad.
- Limitar el alcohol y evitar el tabaco.
- Mantenerse activo con ejercicio moderado, como caminar a buen ritmo, nadar o montar en bici.
- Cuidar el sueño y buscar formas de gestionar el estrés, por ejemplo con respiración, meditación o actividades placenteras.
No hace falta cambiar todo de golpe. Son más útiles los pequeños pasos mantenidos en el tiempo. Cada persona es diferente, así que es recomendable comentar los cambios más importantes en la dieta con el médico o con un nutricionista.
Tratamientos, seguimiento médico y futuro de la investigación
Los tratamientos actuales de la psoriasis, en especial algunos medicamentos biológicos, actúan sobre el sistema inmunitario y también influyen en la inflamación del intestino. Por eso es importante contar al dermatólogo cualquier síntoma digestivo que aparezca.
En algunos casos, el manejo más adecuado es un seguimiento conjunto entre dermatología y aparato digestivo. Así se puede escoger el tratamiento que mejor se adapte a la piel y al intestino al mismo tiempo.
Se están estudiando nuevas estrategias dirigidas al intestino, como mejorar la barrera intestinal o modular la microbiota mediante dietas específicas o probióticos más personalizados. Muchas de estas opciones aún están en fase de investigación.
Lo que sí está claro es que nunca se debe suspender ni cambiar un tratamiento sin hablar antes con el médico. La coordinación con el equipo sanitario es una parte esencial del cuidado.
Este artículo fue elaborado con el apoyo de una herramienta de inteligencia artificial. Posteriormente, fue objeto de una revisión exhaustiva por parte de un periodista profesional y un redactor jefe, garantizando así su exactitud, su pertinencia y su conformidad con los estándares editoriales.

