Herpes zóster: el riesgo que casi la mitad de los adultos mayores ignora
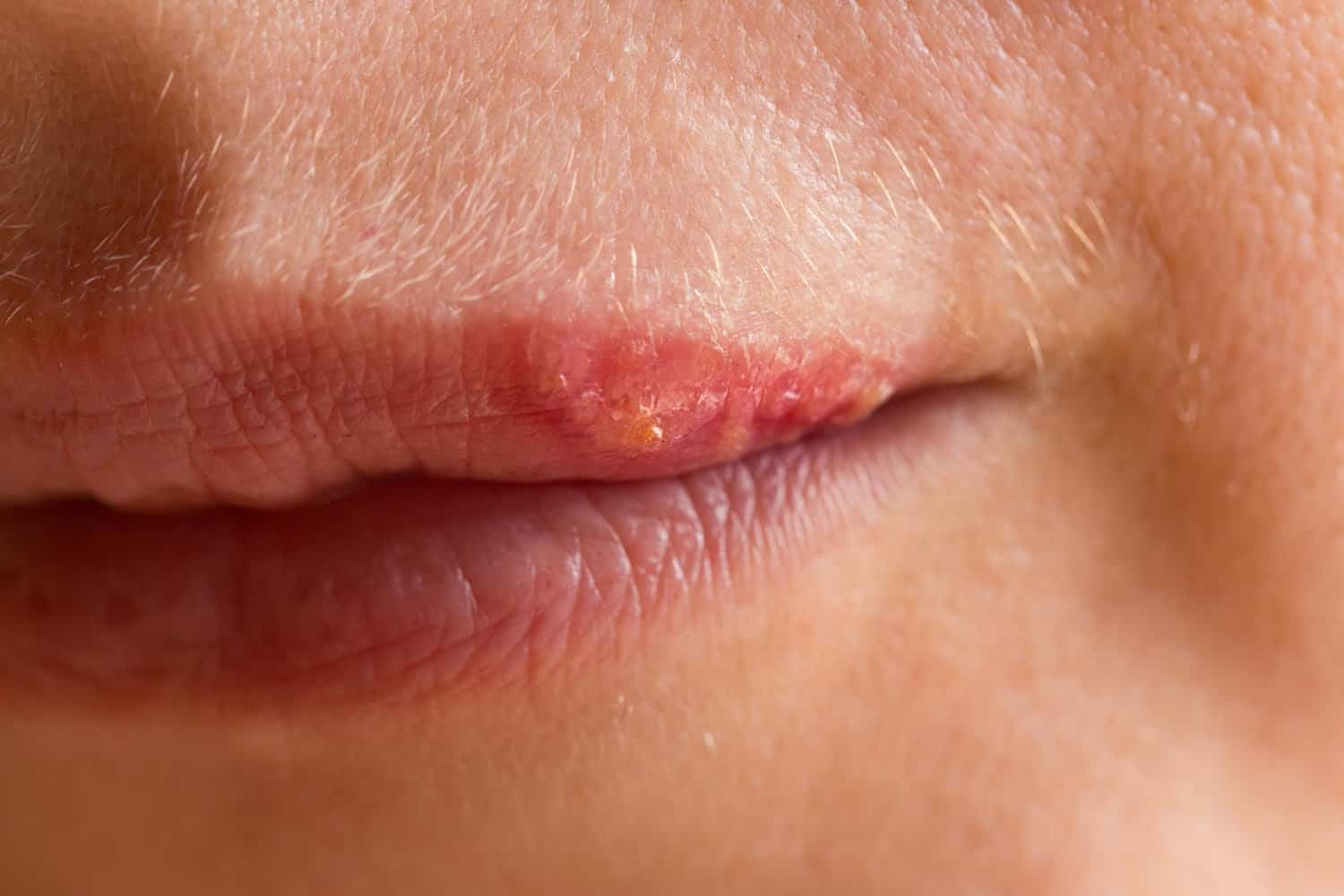
Son las 3 de la madrugada y el sueño se corta otra vez. No es un «dolorcito» normal, es una quemazón que parece pegada a la piel. Al día siguiente, roza la camiseta y molesta como si fuera lija. Muchas personas lo viven así antes de ver la erupción. Y lo más llamativo es esto: con la edad, el riesgo de herpes zóster (culebrilla) puede acercarse a 1 de cada 2.
El herpes zóster no solo «sale en la piel». Puede frenar la rutina, afectar el descanso y, en algunos casos, dejar dolor durante meses. En este artículo verás cómo reconocerlo, quién tiene más riesgo y qué se puede hacer hoy, incluida la vacunación y la conversación con tu médico.
Qué es el herpes zóster y por qué aparece más después de los 50
El herpes zóster lo causa el virus varicela-zóster, el mismo que provoca la varicela. La clave es que, tras pasar la varicela, el virus no desaparece del todo. Se queda «dormido» en los nervios durante años. Por eso, el zóster puede aparecer décadas después, sin que sea una nueva infección.
En la práctica, esto importa porque la mayoría de adultos ha tenido varicela, o estuvo expuesto, y por tanto está en riesgo. A nivel poblacional, el riesgo vitalicio entre los 50 y 90 años se acerca a 1 de cada 3. Y alrededor de los 85 años puede llegar a 1 de cada 2. Dicho de otra forma, no es una rareza de consulta, es un problema frecuente en edades avanzadas.
En España también se ve ese aumento con la edad. La incidencia general se sitúa en torno a 125 a 130 casos por 100.000 habitantes al año, pero en mayores de 50 años sube de forma marcada (se han descrito cifras alrededor de 625 por 100.000). El motivo es simple: el sistema inmune cambia con los años y algunas enfermedades o tratamientos también lo debilitan.
Si tuviste varicela, el herpes zóster no es «siempre cosa de otros». Es un riesgo real a partir de los 50.
La reactivación del virus: no es una reinfección, es el mismo virus que regresa
Lo que ocurre se llama reactivación. El virus latente se «enciende» cuando bajan las defensas. La edad por sí sola ya inclina la balanza, pero también ayudan algunos disparadores: periodos de estrés fuerte, falta de descanso, infecciones recientes y tratamientos que reducen la respuesta inmune (por ejemplo, ciertos fármacos para enfermedades inflamatorias o algunos tratamientos oncológicos).
Por eso hay personas que se sorprenden. «Si yo no me he contagiado de nada», dicen. Sin embargo, no hace falta un nuevo contagio. Es el mismo virus de hace años volviendo por una ruta nerviosa.
Por qué muchas personas lo subestiman hasta que duele
Una parte del problema es que se habla poco. En encuestas recientes, más del 54% de adultos con enfermedades crónicas no ha comentado el riesgo de herpes zóster con un profesional sanitario. Si nadie lo pone sobre la mesa, se normaliza.
Además, al inicio se confunde con una irritación, una alergia o una picadura. El dolor, cuando aparece, suele ser lo que más limita. De hecho, un 42% de quienes lo han padecido describe dolor severo con impacto en la vida diaria. El zóster no siempre «se ve» primero, a veces se siente primero.
Señales de alarma, complicaciones y cuándo buscar ayuda sin esperar
El herpes zóster suele dar señales bastante típicas, aunque no siempre llegan en el mismo orden. A menudo empieza con dolor, ardor u hormigueo en una zona concreta. Puede sentirse como una descarga, un pinchazo o una quemazón continua. Luego aparece la erupción: ampollas agrupadas sobre una franja de piel, casi siempre en un solo lado del cuerpo. El tronco es un lugar común, pero también puede salir en cara, cuello o brazo.
Junto a la erupción, es normal notar cansancio, malestar o sensibilidad al tacto. A veces el roce de la ropa ya resulta insoportable. En ese punto, el tiempo cuenta. Consultar pronto permite valorar tratamientos que, en algunos casos, reducen duración y bajan el riesgo de complicaciones. También sirve para descartar otros problemas que se parecen, como dermatitis, infecciones cutáneas o dolor de origen muscular.
La complicación más conocida no es una cicatriz, es el dolor que se queda. Y ahí es donde muchas personas piensan: «Ya se curó la piel, ya está». No siempre.
Dolor que se queda: qué es la neuralgia posherpética y por qué preocupa
La neuralgia posherpética es dolor que continúa cuando la erupción ya ha mejorado. No es «manía» ni exageración, es un nervio que quedó irritado. Puede durar semanas, meses o más, y a veces se activa con estímulos mínimos, como el aire frío o una caricia.
En mayores, el riesgo sube. Se han descrito cifras alrededor del 20% en el grupo de 60 a 65 años, y cerca del 30% en mayores de 80. En la vida real esto se traduce en menos sueño, peor ánimo, miedo al movimiento y pérdida de autonomía. Cuando el dolor manda, la persona deja de hacer planes, y eso afecta mucho.
Situaciones en las que conviene consultar el mismo día
Conviene pedir ayuda ese mismo día si la erupción está cerca de los ojos, si el dolor es muy intenso, si aparece fiebre importante, si tienes inmunosupresión (por enfermedad o tratamiento), o si eres mayor y convives con enfermedades crónicas, porque el margen para complicaciones es más alto y el tratamiento temprano puede marcar la diferencia.
Cómo reducir el riesgo en 2026: conversación médica, comorbilidades y vacuna
Reducir el impacto del herpes zóster empieza con una acción sencilla: hablarlo en consulta. No hace falta esperar a «ver si me pasa». Tu médico puede revisar edad, antecedentes, medicación y riesgos. También puede orientarte sobre prevención, señales de alarma y manejo del dolor si llegara a aparecer.
Las enfermedades crónicas entran aquí con fuerza. Diabetes, EPOC o asma, enfermedad cardiovascular o renal, entre otras, se asocian a mayor riesgo o peor evolución, sobre todo a partir de los 50. A esto se suma que ciertos tratamientos bajan defensas. Por eso conviene revisar el plan completo, no solo «la piel».
En cuanto a prevención específica, en España está disponible desde 2021 la vacuna recombinante adyuvada (Shingrix). Se administra en dos dosis, separadas por 2 a 6 meses. En general, se usa especialmente en edades avanzadas y en grupos de riesgo. Su objetivo es reducir casos de herpes zóster y también bajar la probabilidad de neuralgia posherpética. Aun así, la indicación concreta depende de la edad, el historial y el criterio del sistema sanitario de cada zona.
Por qué las enfermedades crónicas también cuentan (aunque se sientan «controladas»)
Es fácil pensar: «Tengo la tensión controlada, eso no influye». Sin embargo, el cuerpo no funciona por compartimentos. Parte del riesgo tiene que ver con inflamación, circulación, respuesta inmune y reserva física. En encuestas, un 25% de personas cree, por error, que sus enfermedades crónicas no influyen en el riesgo de herpes zóster.
Aunque te encuentres bien, un plan preventivo personalizado puede evitar sorpresas. Y si ya tomas varios fármacos, revisar interacciones y momentos adecuados para vacunar también suma.
Vacunación: qué preguntar en la consulta para tomar una decisión informada
En la visita, conviene ir a lo concreto. Puedes preguntar si por tu edad o condición te corresponde la vacuna, cuántas dosis necesitas y en qué plazos, qué efectos esperables son normales (por ejemplo, dolor en el brazo, cansancio o febrícula), si se puede poner junto con otras vacunas habituales, y qué hacer si ya tuviste herpes zóster antes. Con esa información, la decisión se vuelve más clara y realista, sin promesas mágicas, y con seguimiento.
Este artículo fue elaborado con el apoyo de una herramienta de inteligencia artificial. Posteriormente, fue objeto de una revisión exhaustiva por parte de un periodista profesional y un redactor jefe, garantizando así su exactitud, su pertinencia y su conformidad con los estándares editoriales.

